Scoperto uno dei possibili meccanismi di resistenza della Borrelia agli antibiotici
Una scoperta scientifica recente getta nuova luce sulla persistenza della malattia di Lyme nonostante le terapie antibiotiche. Studi coordinati dall’Istituto Dermatologico San Gallicano IRCCS di Roma, pubblicati su Frontiers in Cellular and Infection Microbiology, hanno identificato un meccanismo chiave di resistenza: la capacità dei batteri Borrelia di formare biofilm, strutture protettive in grado di ridurre l’efficacia degli antibiotici convenzionali.
Cos’è il biofilm? Lo scudo invisibile delle Borrelie
I biofilm sono strutture batteriche complesse composte da polisaccaridi, proteine e acidi nucleici. Queste strutture agiscono come vere e proprie barriere fisiche e chimiche: proteggono le Borrelie, riducendo la penetrazione degli antibiotici e ostacolando l’azione del sistema immunitario.
Studi in vitro hanno dimostrato che, quando i batteri di Borrelia formano biofilm – compresi i batteri Borrelia afzelii e Borrelia garinii principali responsabili della malattia di Lyme in Europa – i farmaci utilizzati comunemente come ceftriaxone e doxiciclina riducono la propria efficacia.
Perché la malattia di Lyme può diventare cronica o resistente?
La formazione di biofilm spiega perché alcuni pazienti continuano a manifestare sintomi persistenti anche dopo il trattamento antibiotico. Il biofilm protegge la Borrelia dalla distruzione, permettendo al batterio di sopravvivere e di eludere le terapie.
Questo fenomeno ha un impatto diretto sulla persistenza della malattia e sulla gestione clinica delle forme croniche o persistenti.
Nuove prospettive terapeutiche e ricerca in corso
Le nuove scoperte, frutto del progetto BABEL finanziato dall’Associazione Lyme Italia e Coinfezioni, aprono la strada a una strategia innovativa: le ricerche puntano su terapie in grado di “rompere” il biofilm per rendere la Borrelia vulnerabile agli antibiotici.
Nuovi composti chimici sono al vaglio per migliorare l’efficacia delle cure, soprattutto nelle forme persistenti della Lyme.
La collaborazione tra ricerca scientifica e associazioni di pazienti resta fondamentale per accelerare i progressi in questa direzione e arrivare a terapie più efficaci e personalizzate.
Per approfondire clicca qui
Escursione nel Bellunese finisce con un ricovero per TBE: il caso di una donna trevigiana e i rischi a lungo termine.
Una 45enne della provincia di Treviso è ricoverata all’ospedale Ca’ Foncello per meningoencefalite da zecche (TBE) dopo un’escursione nel Bellunese. Le sue condizioni sono in miglioramento, ma il caso riaccende i riflettori sui rischi della TBE e sulle possibili sequele persistenti.
Cos’è la TBE e perché è pericolosa
La TBE (Tick-Borne Encephalitis) è una malattia virale trasmessa principalmente dal morso di zecche infette. Può presentarsi con i sintomi dell’influenza e regredire in pochi giorni o complicarsi e causare sintomi severi, lasciando talvolta deficit di lunga durata o addirittura permanenti.
Una recente studio pubblicato da Open Forum Infectious Diseases ha fatto il punto sugli esiti prolungati ed esaminato le conseguenze dell’infezione dopo la dimissione ospedaliera in diverse fasce di età.
I sintomi e le sequele a lungo termine
Quando l’encefalite da zecche (TBE) colpisce il sistema nervoso può causare una varietà di sintomi neurologici, neuropsichiatrici o altre sequele persistenti, più comuni negli adulti rispetto ai bambini.
Gli adulti mostrano spesso:
- disturbi dell’equilibrio;
- cefalea persistente;
- paresi e incoordinazione;
- alterazioni del linguaggio e della coscienza;
- disturbi della memoria e della concentrazione;
- insonnia;
- ansia, depressione, irritabilità;
- sintomi cognitivi e psicotici;
- astenia, dolori muscolari, difficoltà nelle attività quotidiane.
Anche se più rare, le conseguenze della TBE nei bambini possono compromettere sviluppo cognitivo e rendimento scolastico, sottolineando l’urgenza di ulteriori studi su durata, impatto e caratteristiche degli effetti a lungo termine.
Prevenzione della TBE nel Bellunese e nelle aree endemiche
Per ridurre il rischio di infezione gli esperti raccomandano, durante le attività all’aperto, di:
- Indossare abiti lunghi e chiari
- Usare repellenti specifici
- Controllare la pelle con regolarità
- Rivolgersi al medico in presenza di febbre o altri sintomi sospetti.
La strategia di prevenzione più efficace nei confronti dell’encefalite da zecche resta la vaccinazione, consigliata soprattutto a quanti risiedono o frequentano zone endemiche come il Nord-Est italiano.
Il recente caso bellunese sottolinea l’importanza di non sottovalutare la TBE: una malattia in espansione, potenzialmente grave e in grado di lasciare sequele a lungo termine che possono compromettere la qualità di vita.
Per approfondire clicca qui
Una nuova ricerca pubblicata a giugno 2025 su Parasites & Vectors dimostra con prove scientifiche che le zanzare non trasmettono la malattia di Lyme
Nonostante il timore diffuso che le punture di zanzara possano causare l’infezione, la scienza è chiara: il rischio arriva solo dalle zecche. Lo studio allontana ogni dubbio e fornisce un’indicazione importante per gli interventi di prevenzione e per la corretta informazione ai cittadini.
Come si trasmette la malattia di Lyme
La malattia di Lyme è causata dal batterio Borrelia burgdorferi, trasmesso esclusivamente dal morso delle zecche del genere Ixodes.
Molte persone colpite dalla malattia non ricordano il morso di zecca, ma ricordano bene punture di zanzare o altri insetti e le associano impropriamente all’infezione.
Cosa rivela lo studio
I ricercatori hanno esaminato tre specie di zanzare molto comuni, tra cui l’Aedes aegypti e la Culex pipiens (responsabili di infezioni come Dengue, Chikungunya, Zika e del West Nile virus) per verificare se fossero in grado di:
- acquisire la Borrelia;
- mantenerla nel proprio organismo;
- trasmetterla a un altro ospite con la puntura.
I risultati sono stati inequivocabili:
- Le zanzare ingeriscono pochissimi batteri di Borrelia durante il pasto di sangue (probabilmente perché si alimentano per un tempo molto breve).
- I batteri vengono rapidamente eliminati durate la digestione, grazie all’azione di un enzima, la tripsina.
- Gli esperimenti condotti in laboratorio non hanno fornito alcuna prova di trasmissione della Borrelia a nuovi ospiti.
Perché si pensa ancora che le zanzare possano trasmettere la malattia di Lyme?
Alcuni studi passati hanno rilevato tracce di Borrelia nelle zanzare, ma questo non significa che siano vettori competenti. Solo gli organismi che riescono ad acquisire, mantenere e trasmettere efficacemente il patogeno possono essere considerati tali.
Le zecche Ixodes soddisfano tutti questi criteri: una volta acquisita la Borrelia ne diventano efficienti serbatoi, si nutrono lentamente restando attaccate per diversi giorni e durante il lungo periodo del pasto sono in grado di far migrare il batterio e infettare l’ospite.
Cosa cambia per la prevenzione?
Lo studio fornisce informazioni rilevanti per la salute pubblica: chiarisce che la prevenzione della malattia di Lyme deve concentrarsi sulle zecche, non sulle zanzare.
Ribadisce la necessità di evitare i morsi di zecca per proteggersi efficacemente dalla malattia di Lyme.
Sottolinea che una corretta informazione aiuta a evitare falsi allarmismi e invita a rivolgere gli sforzi di prevenzione nella direzione corretta.
Per approfondire clicca qui
Torna alta l’attenzione sui rischi legati ai morsi di zecca dopo i nuovi casi mortali di Febbre emorragica di Crimea-Congo (CCHF) in Grecia e Turchia.
La Febbre di Crimea-Congo è una malattia virale grave e altamente contagiosa. Si trasmette con il morso di zecche soprattutto del genere Hyalomma e può diffondersi tramite il contatto diretto con persone ammalate o maneggiando sangue e tessuti di animali infetti.
La sua letalità è elevata e può superare il 30%. Al momento non esiste una cura specifica.
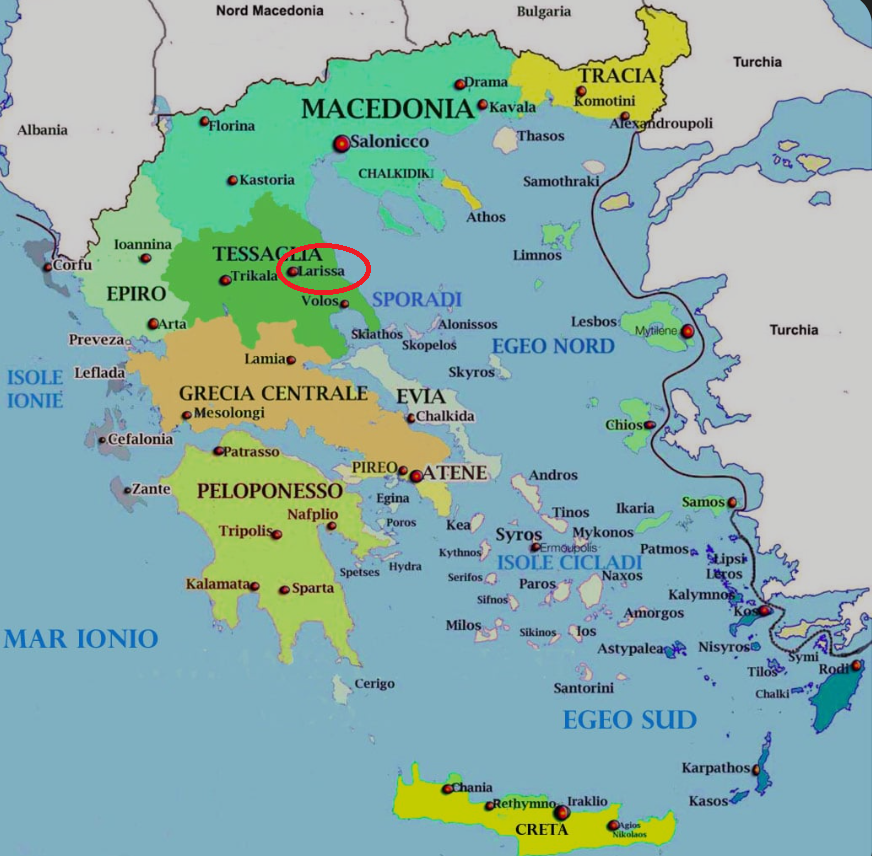
Grecia: morto un allevatore a Larissa e contagiato il medico curante
Il 30 giugno le autorità sanitarie greche hanno confermato il decesso di un uomo di 72 anni nella regione di Larissa, dopo aver contratto il virus Crimea-Congo a seguito di una puntura di zecca.
Il paziente, allevatore di bestiame, ha sviluppato febbre alta e sintomi emorragici. È risultato positivo alla CCHF. Nei giorni successivi, è stato contagiato anche il medico che lo aveva in cura, ora in isolamento e in condizioni stabili.
Le autorità hanno posto in quarantena anche 25 persone, tra familiari e personale sanitario, mentre un’équipe dell’EODY (Organizzazione Nazionale di Sanità Pubblica) ha avviato il tracciamento epidemiologico nella zona.
Si tratta del secondo decesso per CCHF in Grecia dal 2008.
Turchia: salgono a 16 le vittime nel 2025, preoccupazione anche a Istanbul
Il caso greco segue una allarmante serie di decessi in Turchia, registrati durante il mese di giugno. Tra questi, una madre di cinque figli è morta dopo essere stata punta da una zecca nella provincia di Çankırı. Ricoverata prima a Kurşunlu e poi trasferita ad Ankara, non ce l’ha fatta.
Con la sua morte i decessi per CCHF in Turchia salgono a 16 nel 2025.
A peggiorare la situazione, immagini preoccupanti provengono da Istanbul, dove migliaia di zecche sono state filmate mentre si muovevano su marciapiedi e muri nel quartiere Yayla. Il video, pubblicato sui social dalla professoressa Nebahat Bulut, ha rapidamente fatto il giro del web.
Cos’è la Febbre Emorragica Crimea-Congo?
La Febbre Crimea-Congo è una malattia virale trasmessa principalmente da zecche del genere Hyalomma.Il contagio può inoltre avvenire per contatto con una persona malata (respirando goccioline infette emesse con tosse e starnuto o tramite contatto con sangue, escrezioni, mucose e ferite cutanee) o maneggiando tessuti, sangue e liquidi biologici di bestiame infetto.
I sintomi principali includono:
- Febbre alta e improvvisa
- Dolori muscolari
- Vertigini, nausea e fotofobia
- Emorragie interne
- Compromissione di fegato, reni e polmoni nei casi gravi
Conseguenze e mortalità
La malattia ha un tasso di mortalità compreso fra il 3 e il 40% (secondo l’ECDC, 30% nei pazienti ricoverati).
La diagnosi precoce è fondamentale per la sopravvivenza del paziente, la cui gestione clinica comporta isolamento e ricovero immediato. La convalescenza è spesso prolungata, con strascichi che includono problemi respiratori, circolatori, cardiaci e disturbi della memoria.
Come difendersi
La principale linea di difesa contro la CCHF resta la prevenzione. Con l’aumento dei casi in Europa, le autorità sanitarie hanno diffuso alcune fondamentali linee guida, che comprendono:
Comportamenti protettivi individuali:
- Indossare abiti coprenti (pantaloni lunghi, camicie a maniche lunghe, proteggere piedi e caviglie con calzettoni e scarpe chiuse)
- Usare repellenti specifici
- Evitare il contatto con erba alta, cespugli e fauna selvatica
- Controllare il corpo dopo ogni attività all’aperto
- Rimuovere tempestivamente le zecche dalla pelle
- Riconoscere i primi sintomi di infezione.
Profilassi per animali:
- Trattamenti antiparassitari regolari su animali domestici e da allevamento
- Monitoraggio veterinario costante.
Misure sanitarie:
- Uso rigoroso dei dispositivi di protezione individuale (DPI) da parte di medici, operatori sanitari, veterinari, addetti alla macellazione e incaricati della sorveglianza e controllo della fauna selvatica
- Tracciamento dei contatti in caso di contagio
- Campagne di informazione pubblica
- Fumigazioni mirate e studi siero-epidemiologici nelle aree colpite dal CCHF virus.
Perché è importante parlarne ora?
Con l’estate in corso e l’aumento di viaggi o escursioni in zone di interesse paesaggistico e ambientale, parchi naturali e aree di campeggio, il rischio di esporsi a morsi di zecca è più alto che mai.
Il portale morsodizecca.it invita i cittadini, i turisti e gli allevatori a prestare massima attenzione, seguire i consigli di prevenzione e segnalare eventuali sintomi sospetti dopo una puntura di zecca al personale sanitario.
Per approfondire clicca qui
Un enzima rivela il tallone d’Achille della malattia di Lyme e lascia intravvedere la possibilità di nuove cure.
Una nuova scoperta scientifica potrebbe modificare le cure contro la malattia di Lyme. Un team di ricercatori della Virginia Commonwealth University (Richmond, USA) ha identificato un enzima cruciale per la sopravvivenza della Borrelia burgdorferi, il batterio responsabile dell’infezione.
Lo studio, pubblicato sulla rivista mBio dell’American Society of Microbiology, mette in evidenza come questo enzima rappresenti il vero tallone d’Achille del batterio di Lyme, aprendo così la strada a nuove terapie mirate. La scoperta offre nuove prospettive per il trattamento non solo della malattia di Lyme, ma anche di altre infezioni trasmesse da zecche.
Una rivelazione promettente
L’enzima, chiamato BbLDH (lattato deidrogenasi di Borrelia), svolge un ruolo fondamentale nel metabolismo del batterio, aiutandolo a produrre energia e resistere allo stress ossidativo. Secondo lo studio, l’enzima ha caratteristiche biochimiche e strutturali uniche, che lo rendono un bersaglio terapeutico ideale perché:
- è essenziale per la crescita e l’infettività della Borrelia sia in vitro che in vivo,
- riuscire a inibirlo consentirebbe di bloccare la malattia alla radice.
Come è stata condotta la ricerca e cosa è emerso
I ricercatori hanno usato un approccio multidisciplinare per studiare l’enzima combinando genetica, biochimica e cristallografia.
Attraverso uno screening ad alto rendimento hanno quindi identificato quattro suoi potenziali inibitori chimici. Tra questi, due molecole – metoxsalene e medicarpina – hanno dimostrato di ridurre significativamente la crescita del batterio, offrendo una potenziale base per la creazione di nuovi farmaci.
Entrambe le molecole sono da tempo oggetto di studi e sperimentazioni per altre applicazioni in campo medico, in particolare:
- il metoxsalene è studiato nella terapia della vitiligine, in combinazione con luce ultravioletta,
- la medicarpina, invece, è un isoflavone con diverse funzioni biologiche, noto per le sue proprietà antimicrobiche e antinfiammatorie.
Quali sono i prossimi sviluppi
Il team della Virginia Commonwealth University intende ora ottimizzare gli inibitori e testarli in combinazione con altre terapie per aumentarne l’efficacia.
L’obiettivo è sviluppare un trattamento clinicamente applicabile contro la malattia di Lyme e altre infezioni trasmesse da zecche.
Per approfondire clicca qui
Dopo un’escursione in Valle d’Aosta Serena Moirano ha avuto sintomi gravi da morso di zecca. Ecco cosa è successo
Una semplice escursione in montagna si è trasformata in “22 ore di inferno” per Serena Moirano, insegnante di scienze motorie, sportiva e digital creator con oltre 14mila follower sui social.
Durante un’uscita sulle montagne della Valle del Lys, in Val d’Aosta, la giovane ha riportato un morso di zecca che ha causato una violenta reazione fisica. La sua testimonianza è diventata virale e rappresenta un importante campanello d’allarme sulla pericolosità delle zecche e sulle precauzioni da adottare in montagna.
Dai sintomi lievi a un vero e proprio malessere grave
“Non pensavo che una semplice zecca potesse fare tanto. Invece sì”, ha raccontato Serena sui suoi canali social. Dopo il morso – con ogni probabilità da parte di una zecca infetta – ha iniziato ad avvertire sintomi intensi nel giro di poche ore:
- Convulsioni
- Febbre molto alta
- Delirio
- Brividi fortissimi
- Cefalea acuta
- Dolori muscolari debilitanti
Questi sintomi l’hanno messa KO per oltre 22 ore, costringendola a recarsi in ospedale per accertamenti. “Ero distrutta – racconta – non riuscivo neanche a tenere gli occhi aperti dal dolore. Tremavo e non capivo più nulla”.
Controlli medici e osservazione
Dopo le prime cure, Serena è tornata a casa ma dovrà attendere 20 giorni di osservazione per escludere complicazioni dovute a malattie trasmesse dalle zecche. “Ora mi sto riprendendo lentamente. Barcollo ancora, ma ce la sto mettendo tutta … e spero che il peggio sia passato”.
L’appello: “Controllatevi e proteggetevi”
Nonostante la brutta esperienza, l’intento di Serena non è di allarmare, ma di sensibilizzare le persone. “Non sottovalutate le zecche – spiega – controllate sempre il corpo dopo le escursioni, utilizzate spray repellenti e indossate abiti adatti. Io non pensavo potesse succedere a me”.
Per approfondire clicca qui
Primi casi di Tbe e zecche infette in aumento. In Trentino 1 zecca su 4 veicola agenti patogeni.
Il primo aggiornamento stagionale 2025 dell’Istituto Superiore di Sanità (ISS) sulle arbovirosi evidenzia un’Italia sempre più esposta alle malattie trasmesse da vettori come zecche e zanzare, complice il cambiamento climatico. Tra le aree più a rischio, il Trentino si conferma sorvegliato speciale.
Secondo il sistema nazionale di sorveglianza coordinato dall’ISS, tra il 1° gennaio e il 31 maggio 2025 ci sono stati 5 casi di encefalite da zecca (TBE) nella forma neuro-invasiva, due dei quali proprio in Trentino, dove le zecche sono ormai attive dai fondovalle fino a quote superiori ai 1.600-1.700 metri.
Il dato è stato presentato durante il convegno “Zoonosi emergenti e riemergenti. Gli effetti dei cambiamenti climatici e della globalizzazione”, tenutosi il 14 giugno al Muse di Trento con il supporto degli Ordini provinciali dei Medici, Infermieri, Veterinari e Farmacisti.
Clima, zecche e malattie: un equilibrio che cambia
Le conferme arrivano anche dal monitoraggio della Fondazione Mach (FEM) di San Michele all’Adige: le zecche risultano attive per periodi più lunghi e in territori sempre più ampi. Il dato più rilevante riguarda però l’infezione: il 25% delle zecche analizzate risulta infetto da Borrelia burgdorferi, agente della borreliosi di Lyme, o da altri patogeni. Un aumento netto rispetto al 20% degli anni passati. Stabile invece la percentuale di zecche infette da virus TBE, pari allo 0,5%.
Secondo l’Azienda provinciale per i servizi sanitari (APSS), anche i numeri dei contagi confermano la tendenza:
- Borreliosi di Lyme: dal 2000 al 2024 risultano notificati 520 casi, con una media annuale passata da 21 a 39 casi nel quinquennio 2000 al 2024
- TBE: nello stesso quinquennio i casi annuali sono saliti da 9 (media 1992–2019) a 23 casi.
Ricoveri in anticipo, la prevenzione è fondamentale
Nelle ultime settimane due persone – una donna di 48 anni e un giovane poco più che ventenne – sono state ricoverate per TBE presso il reparto malattie infettive dell’ospedale Santa Chiara di Trento. Entrambi sono stati dimessi, ma la precocità dei casi preoccupa.
Una percentuale di infezioni decorre fortunatamente in modo asintomatico – spiegano i medici – per questo il numero reale di contagi è probabilmente molto più alto». In Trentino, dal 2002, tre persone sono decedute per complicanze legate al morso di zecca.
Vaccinazioni TBE: numeri in crescita ma copertura bassa
Nel 2024 si sono vaccinati contro la TBE circa 23.000 adulti e 5.100 bambini e ragazzi sotto i 16 anni, in leggero aumento rispetto al 2023. Tuttavia, solo il 10% della popolazione residente in provincia di Trento ha completato il ciclo vaccinale, che prevede tre dosi distribuite su un arco temporale di 6–12 mesi.
La copertura vaccinale è più alta tra i minorenni (11,54%), ma in questa fascia d’età la TBE si manifesta generalmente in forma lieve.
La vaccinazione è gratuita in Trentino, ma non protegge dalla borreliosi di Lyme e da altre malattie veicolate dalle zecche. Per questo motivo è essenziale adottare anche misure preventive:
- Indossare abiti chiari e coprenti
- Usare repellenti specifici
- Ispezionare con cura la pelle e gli indumenti dopo passeggiate o lavori all’aperto.
Le zecche oggi non sono più un rischio solo in montagna, ma anche in orti, giardini e aree urbane di fondovalle.
Zanzare e arbovirosi esotiche: occhio anche a Dengue e West Nile
Non solo zecche: la sorveglianza si estende anche alle zanzare, sempre più presenti e attive anche in Trentino. Dal 2013 al 2024 sono stati registrati:
- 32 casi di Dengue (tutti importati), con un picco di 11 casi nel solo 2024
- 3 casi di West Nile
- 1 caso di Chikungunya
Secondo gli esperti, le zanzare esotiche presenti sul territorio sono potenziali vettori di questi virus. La prevenzione ambientale resta fondamentale: evitare ristagni d’acqua, installare zanzariere e proteggersi con repellenti sono azioni semplici ma efficaci.
L’impatto del cambiamento climatico sulla salute pubblica
L’espansione e la precocità delle zecche è un segnale tangibile dell’impatto del cambiamento climatico e della globalizzazione sulla sanità pubblica. L’alterazione degli equilibri ambientali facilita la diffusione di vettori e malattie un tempo limitate ad altri ecosistemi.
In questo scenario, la prevenzione integrata – fatta di monitoraggio scientifico, vaccinazioni mirate, comportamenti consapevoli e comunicazione – è l’unico strumento davvero efficace per proteggere la popolazione.
Per approfondire clicca qui
Vertigini, tremori, andatura instabile sono disturbi da non sottovalutare: potrebbero essere sintomi della neuroborreliosi di Lyme.
Un recente caso clinico pubblicato dal Dipartimento di Medicina Interna dello Spital Thurgau di Münsterlingen (Svizzera) porta l’attenzione su una forma alquanto insidiosa della malattia di Lyme: la neuroborreliosi tardiva associata a una severa infiammazione del midollo spinale.
Il caso sottolinea le difficoltà legate al corretto riconoscimento dei sintomi neurologici e dimostra l’importanza di un approccio diagnostico obiettivo e approfondito.
Sintomi sottovalutati per oltre un anno
Protagonista del caso è una donna di 54 anni che si è presentata al reparto di neurologia dell’ospedale svizzero con sintomi debilitanti, presenti da oltre un anno e mezzo, attribuiti a cause psicosomatiche. Tra i disturbi riferiti:
- Vertigini e capogiri continui
- Instabilità nell’andatura
- Dolore cervicale costante
- Tremori ricorrenti a entrambe le braccia, peggiorati dallo sforzo.
Diagnosi, trattamento e conseguenze
Nonostante la paziente non ricordasse punture di zecca o lesioni cutanee riconducibili all’eritema migrante, è stata sottoposta ai test sierologici per Borrelia. Le analisi hanno rilevato la presenza di anticorpi sia nel sangue sia nel liquido cerebrospinale, consentendo finalmente una diagnosi di neuroborreliosi di Lyme, purtroppo tardiva.
L’avvio tempestivo della terapia antibiotica ha portato a un miglioramento clinico, ma non alla completa risoluzione dei sintomi: sono rimaste sequele come stanchezza intensa e difficoltà motorie, esiti purtroppo comuni in caso di diagnosi e terapia tardive.
Lezioni-chiave dal caso svizzero
- La diagnosi precoce è fondamentale: Un’attenta valutazione clinica (la diagnosi della malattia di Lyme è essenzialmente clinica) e l’utilizzo di esami specifici validati sono indispensabili per riconoscere la neuroborreliosi, anche in assenza di una chiara storia di puntura di zecca.
- Attenzione ai pazienti con disturbi psicosomatici: Un approccio multidisciplinare attento e imparziale permette di non sottovalutare i sintomi clinici.
- Il trattamento tempestivo riduce il rischio di sequele: Più si ritarda l’inizio della terapia antibiotica, maggiori sono le probabilità di sintomi persistenti.
Le raccomandazioni
Lo studio evidenzia come la neuroborreliosi di Lyme possa presentarsi con sintomi molto variabili e spesso aspecifici, complicando notevolmente la diagnosi.
Raccomanda di non trascurare i disturbi neurologici di lunga durata e di considerare l’infezione da Borrelia anche in assenza di una storia di puntura di zecca o dei segni tipici di Lyme, come l’eritema migrante.
Sottolinea che un intervento diagnostico e terapeutico tempestivo può prevenire gravi conseguenze e migliorare significativamente la prognosi e la qualità della vita del paziente.
Per approfondire clicca qui
Dopo mesi di lavoro siamo finalmente arrivati al traguardo: questa news accompagna il rilascio della nuova versione del sito morsodizecca.it con una veste grafica rinnovata, una navigazione più semplice e intuitiva e nuove funzionalità pensate per chi ci segue con attenzione e interesse.
Cosa cambia
- Grafica più chiara e intuitiva
- Struttura dei contenuti migliorata
- Una nuova funzione di ricerca per trovare facilmente informazioni, news e approfondimenti su un tema o un argomento.
La novità: i podcast del prof. Ruscio
Da oggi chi ci segue può ascoltare, oltre che leggere.
Nasce la sezione podcast, dove il prof. Maurizio Ruscio condivide consigli, spiegazioni e suggerimenti sul mondo delle malattie trasmesse da zecche, e non solo.
I due episodi inaugurali sono già online:
- Il morso di zecca: perché è un segnale da prendere sul serio
La spiegazione va oltre il titolo e fa capire quanto sia fondamentale essere consapevoli che una puntura minuscola può talvolta diventare un serio problema di salute.
- Una storia personale lunga più di 40 anni
Il racconto del percorso che ha portato il prof. Ruscio a occuparsi di malattie trasmesse dalle zecche e a diventare un riferimento in questo campo.
Uno spazio per chi ci sostiene
I podcast non saranno solo da ascoltare, ma anche da costruire insieme.
Nella sezione podcast è infatti disponibile un modulo per proporre argomenti, domande o spunti. In altre parole per rispondere alla domanda: cosa vorreste che il prof. Ruscio trattasse nei prossimi episodi?
Sarà un modo per rendere questo spazio ancora più vicino e più utile a chi cerca risposte affidabili.
Continuità e aggiornamenti costanti
Accanto alle novità continueremo a offrire una news settimanale aggiornata e puntuale sulla ricerca scientifica o su notizie di attualità, sempre con uno stile divulgativo e basato su fonti verificate.
L’appuntamento resta fisso: ogni lunedì mattina un nuovo approfondimento, per restare informati in modo chiaro e affidabile.
Buona esplorazione del nuovo sito!
Grazie a chi ci segue, a chi condividerà l’esperienza con amici, colleghi, conoscenti e a chi sceglierà di unirsi in futuro.
Il morso di zecca è un evento che capita. La consapevolezza, invece, è una scelta!